Новостей: 1788
 Больше того, внесение изменений в привычки, касаемые питания, курения, физических нагрузок или сна
Больше того, внесение изменений в привычки, касаемые питания, курения, физических нагрузок или сна27.06.25
О полипах толстой кишки
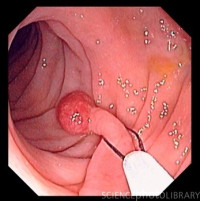 Полипы и аденомы по своей сути являются опухолями кишечника.
Полипы и аденомы по своей сути являются опухолями кишечника.23.06.25
Толстая кишка (анатомия)
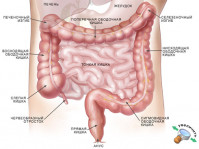 Толстая кишка – конечный отдел кишечника человека.
Толстая кишка – конечный отдел кишечника человека. 19.06.25
Операция при жирении 1 степени
 Мировое сообщество уже давно обсуждает необходимость обновить текущие критерии для показаний к бариатрической хирургии, чтобы включить пациентов с индексом массы тела (ИМТ) от 30 до 35 кг/м2 (ожирение 1 степени).
Мировое сообщество уже давно обсуждает необходимость обновить текущие критерии для показаний к бариатрической хирургии, чтобы включить пациентов с индексом массы тела (ИМТ) от 30 до 35 кг/м2 (ожирение 1 степени).13.06.25
Молитва Николая Ивановича Пирогова
 Молитва великого русского хирурга. Где найти силы для всего.
Молитва великого русского хирурга. Где найти силы для всего. Умер 11 июня 1961 года в воскресенье, в день Всех святых, в земле Российской просиявших.
Умер 11 июня 1961 года в воскресенье, в день Всех святых, в земле Российской просиявших. В 28 крупнейших европейских странах в наступившем году от рака умрет около 1,3 млн. человек. При этом темпы снижения смертности от рака среди мужчин опережают эти показатели у женщин.
В 28 крупнейших европейских странах в наступившем году от рака умрет около 1,3 млн. человек. При этом темпы снижения смертности от рака среди мужчин опережают эти показатели у женщин. 05.06.25
По стандартам или по-человечески?
 НЕ ВСЕГДА ПРОСТОЙ ВЫБОР
НЕ ВСЕГДА ПРОСТОЙ ВЫБОР05.06.25
Отзывы о нашей работе
 Что пишут наши пациенты?
Что пишут наши пациенты? 40% тех, кто имеют избыточный вес недооценивают своих лишних килограммов.
40% тех, кто имеют избыточный вес недооценивают своих лишних килограммов.
31.05.25
Самое сложное в работе ОНКОЛОГА

 Рост ожирения – глобальный процесс. Но в некоторых частях Африки проблема гораздо более серьезна.
Рост ожирения – глобальный процесс. Но в некоторых частях Африки проблема гораздо более серьезна.  Для большинства из нас посещение кафе и ресторанов — один из любимых видов отдыха. Нет причин отказываться от него, даже если вы перешли на здоровое питание.
Для большинства из нас посещение кафе и ресторанов — один из любимых видов отдыха. Нет причин отказываться от него, даже если вы перешли на здоровое питание. Скидка действует только до конца августа 2025
Скидка действует только до конца августа 202522.05.25
Дайджест событий
 22-28 мая
22-28 мая