Существует две методики для низкого анастомоза толстой кишки прямой кишки: техника шва и техника степлеров EEA (сквозной анастомоз).
Техника степлера EEA позволяет выполнять очень низкие анастомозы, которые ранее считались чрезвычайно трудными в наложении шва. Шовные анастомозы ниже 7 см часто приводили анастомотическим утечкам. Метод сшивателя предлагает чистый, сосудистый и безопасный метод для очень низких анастомозов прямой кишки с результирующей частотой недержания фекалий менее 5% и скоростью течения анастомоза менее 7%.
В гинекологической онкологии целесообразно защищать эти очень низкие анастомозы с проксимальной колостомой, если ранее пациент
а - получал лучевую терапию,
б - имел значительное дивертикулярное заболевание или
в - кишечник не был достаточно подготовлен.
Цель операции - установить непрерывность толстой кишки и прямой кишки.
Физиологические изменения
Низкий анастомоз, образованный хирургическим степлером EEA, обеспивает адекватное кровоснабжение органов. Это связано с меньшей травмой тканей и создает усовия для снижения вероятности утечек из анастомоза. Поэтому считается, что это анастомоз выбора в каждом возможном случае, особенно при лучевых повреждениях кишечной стенки с ишемией.
Что требует внимания
Необходимо обеспечить адекватную мобилизацию нисходящей ободочной кишки. Часто сплено-оободочную связку необходимо перерезать, и поперечная толстая кишка должна быть адекватно мобилизована, чтобы убедиться в отсутствии напряжения на швах анастомоза. Если полная мобилизация требует пожертвовать нижней брыжеечной артерией, необходимо проявлять особую осторожность, чтобы гарантировать, что кровоснабжение из артерии средней толстокишечной артерии не повреждено вместе с краевой артерией толстой кишки.
Необходимо проявлять осторожность при размещении давящих швов. Они не должны размещаться на расстоянии более 0,5 см от края кишечника. В противном случае слишком много ткани будет собрано в наковальню, что вызывает их застревание в механизме сшивания ЕАЕ степлера. Это приведет к несостоятельности анастомоза. Размер степлера EEA должен быть тщательно подобран, чтобы соответствовать диаметру толстой и прямой кишок. Использование степлера, который слишком велик может раздробить такни кишки, что приведет к ишемии и некрозу.
После того, как сшиватель EEA был снят и до снятия сшивателя довольно эффективно разместить прерывистые швы Лемберта с синтетическим поглощаемым материалом на севере, юге и западе вокруг сшитого кишечника, чтобы снять напряжение на линии шва и улучшить заживление ран.
Последний шаг в операции включает в себя три теста: осмотр анастомоза, наблюдение за кольцами «О» от степлера и «испытание пузырьком». Последний из них, так называемый «тест пузырьков», имеет огромное значение. Большинство анастомотических утечек можно диагностировать во время операции, и поэтому хирург не должен ждать, пока на пятый-седьмой послеоперационный день проявится утечка.
Техника исполнения
1 - С этого направления в таз после передней резекции ободочной кишки и полной гистерэктомии были сформированы вагинальные манжеты, которые можно было бы прошить поглощаемым швом. Ректальная культя показана на уровне мышцы поднимающей анус. Спускающаяся ободочная кишка прошита автоматическим хирургическим степлером.
2 - В этом сагиттальном отделе женского таза после удаления матки и нижней ректосигмоидной ободочной кишки обратите внимание, что вагинальное хранилище было переоборудовано прерванными поглощаемыми швами. Сшиватель EEA может быть вставлен через задний проход. Ректальная культя имеет преследующий шов с нейлоном 2-0. Спускающаяся ободочная кишка отмечена на тазовом краю. "B" указывает на мочевой пузырь и лобковый симфиз.
3 - На рисунке показана мобилизация нисходящей ободочной кишки. Брюшина в левом боковом желобе вырезана до спленоколической связки. Сплено-ободочная связка была зажата и разделена. Когда толстая кишка может быть помещена в таз рядом с ректальной культёй без напряжения, мобилизация считается полной. Обратите внимание на выделение левого мочеточника, который необходимо постоянно держать в поле зрения. Вверху, степлер EEA был помещен через ректальную культю. Цепной шов был связан вокруг центрального стержня и наковальня сшивателя открыт. Зажимы Аллиса используются для направления нисходящей толстой кишки через наковальню.
4 - Вид со стороны таза показывает влагалищную манжету, покрытую синтетическим кетгутовым швом. Цепной шов помещен в ректальную культю и связан вокруг центрального стержня степлера EEA. Наковальня сшивателя продвинута, и нисходящая ободочная кишка мобилизована сверху. В этот момент нисходящая ободочная кишка содержит два ряда хирургических скоб, которые предотвращают утечку содержимого в рану.
5 - На этом рисунке шов из нейлона 2-0 на игле Кита проходит через окошко специального прижимающего зажима на противоположной стороне; шовный выход выходит на пятку зажима, снова придвигает окошко к проксимальной стороне и выходит из него на носок зажима. Таким образом, преследующий шов наносят на 3 мм от края пунктирной линии для транскрипции нисходящей ободочной кишки. Толстая кишка теперь перерезана под двойным рядом хирургических степлеров из нержавеющей стали на уровне пунктирной линии.
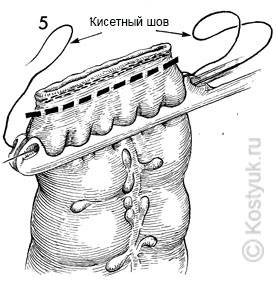
6 - Просвет нисходящей ободочной кишки удерживается при помощи зажимов Аллиса. Наковальню степлера EEA вставляют через открытый просвет. Обратите внимание на кисетный шов в левой части толстой кишки.
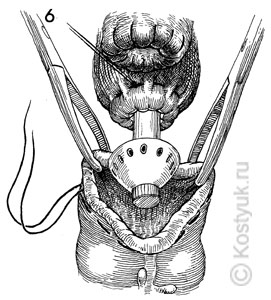
7 - Цепной шов завязан вокруг центрального стержня. Закрывая гайку крыла на ручке автоматического хирургического степлера, хирург механически аппроксимирует два конца кишечника.
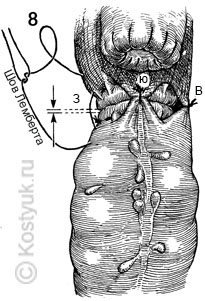
8 - Когда механическое приближение двух концов кишечника достаточно завершено, четыре синтетических поглощаемых шва Лемберта располагаются на север, восток (В), на юг (Ю) и на запад (З), чтобы снять напряжение на линии шва и дать дополнительную поддержку анастомозу.
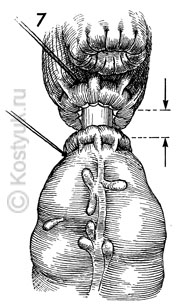
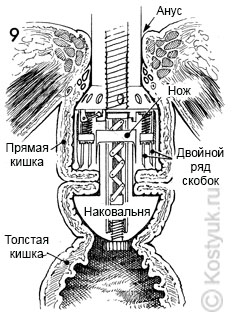
9 - В этом сагиттальном разрезе, показывающем аппроксимированную прямую и толстую кишки, сшиватель EEA загружается двойным рядом скрепок, которые проходят через перевернутые края кишечника. В то же время круглый скальпель внутри сшивателя отсекает избыток тканей подвернутой кишки.
Хирург снова открывает сшиватель, поворачивая гайку крыла на ручке. Сшиватель медленно переносится через свежий анастомоз извилистым движением и удаляется из тканей пациента.
10 - Если имеется достаточно тканей сальника, создается J-образный лоскут, который вводится в таз, чтобы покрыть анастомоз.
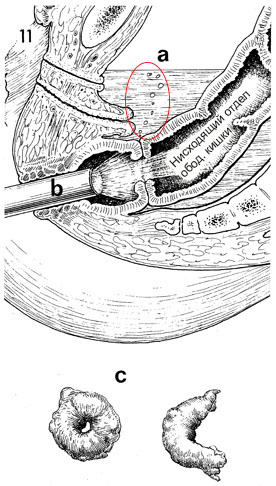
11 - В этом сагиттальном разрезе таза после завершения анастомоза степлера ЕАОС тазовая полость заполнена стерильным солевым раствором (а), а стерильный сигмоидоскоп продвигается через анус до уровня анастомоза (b). Виден весь анастомоз. Если замечены точки кровотечений, они коагулируются. Если имеются дефекты, они отмечаются. Небольшой объем воздуха закачивается в прямую кишку. Сшитый анастомоз должен быть герметичным. Если есть дефект, пузырьки будут подниматься к поверхности солевого раствора, благодаря чему хирург наблюдает место дефыекта. Сшиватель EEA демонтируется, и два куска кишки, прямой и толстой (c) удаляются из устройства сшивания. Во всех случаях они должны быть полными кругами. Если они не являются полными кругами, указывается дефект анастомоза, а анастомоз следует снимать и восстанавливать, или дефект должен быть надлежащим образом закрыт швом.
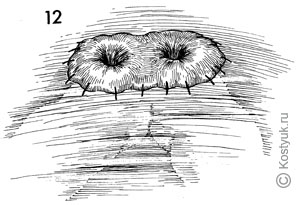
12 - В случаях когда органы таза облучались, в удобном месте создается защитная перегородка с поперечной петлевой колостомой.
По материалам сайта http://www.atlasofpelvicsurgery.com